मधुमेह के उपचार के लिए लैंटस
ब्रांड नाम: लैंटस
जेनेरिक नाम: इंसुलिन ग्लार्गिन
खुराक का फॉर्म: इंजेक्शन (लैंटस को किसी अन्य इंसुलिन या घोल के साथ पतला या मिश्रित नहीं किया जाना चाहिए)
सामग्री:
विवरण
नैदानिक औषध विज्ञान
संकेत और उपयोग
मतभेद
चेतावनी
सावधानियां
प्रतिकूल प्रतिक्रिया
खुराक और प्रशासन
कैसे पूरक है
लैंटस, इंसुलिन ग्लार्गिन (आरडीएनए मूल), रोगी की जानकारी (सादा अंग्रेजी में)
विवरण
Lantus® (इंसुलिन ग्लार्गिन [rDNA मूल] इंजेक्शन) एक इंजेक्शन के रूप में उपयोग के लिए इंसुलिन ग्लार्गिन का एक बाँझ समाधान है। इंसुलिन ग्लार्गिन एक पुनः संयोजक मानव इंसुलिन एनालॉग है जो एक लंबे समय से अभिनय (कार्रवाई के 24 घंटे की अवधि), पैरेंट्रल रक्त-शर्करा-कम करने वाले एजेंट है। (देख नैदानिक औषध विज्ञान). लैन्टस का उत्पादन उत्पादन जीव के रूप में एस्चेरिशिया कोलाई (K12) के गैर-रोगजनक प्रयोगशाला तनाव का उपयोग करके पुनः संयोजक डीएनए तकनीक द्वारा किया जाता है। इंसुलिन ग्लारगिन मानव इंसुलिन से अलग होता है कि ए 21 पर एमिनो एसिड शतावरी को ग्लाइसिन द्वारा प्रतिस्थापित किया जाता है और बी-चेन के सी-टर्मिनस में दो आर्गिनिन जोड़े जाते हैं। रासायनिक रूप से, यह 21A-Gly-30Ba-L-Arg-30Bb-L-Arg-human इंसुलिन है और इसका अनुभवजन्य सूत्र C267H404N72O78S6 और आणविक भार 6063 है। इसके निम्नलिखित संरचनात्मक सूत्र हैं:
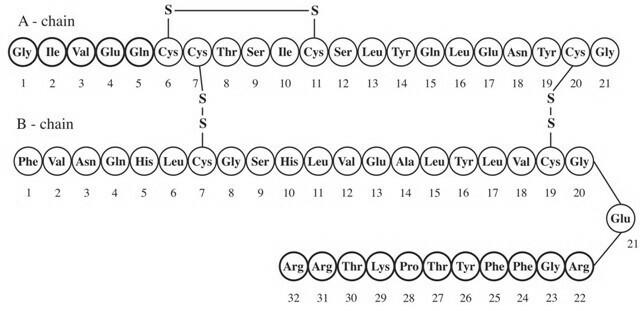
लैंटस में एक स्पष्ट जलीय द्रव में भंग इंसुलिन ग्लारगिन होता है। लैंटस (इंसुलिन ग्लार्गिन इंजेक्शन) के प्रत्येक मिलीलीटर में 100 आईयू (3.6378 मिलीग्राम) इंसुलिन ग्लोसगिन होता है।
10 एमएल शीशी के लिए निष्क्रिय सामग्री 30 एमसीजी जस्ता, 2.7 मिलीग्राम एम-सेसोल, 20 मिलीग्राम ग्लिसरॉल 85%, 20 एमसीजी पॉलीसोर्बेट 20 और इंजेक्शन के लिए पानी है।
3 एमएल कारतूस के लिए निष्क्रिय सामग्री 30 एमसीजी जस्ता, 2.7 मिलीग्राम एम-सेसोल, 20 मिलीग्राम ग्लिसरॉल 85% और इंजेक्शन के लिए पानी है।
हाइड्रोक्लोरिक एसिड और सोडियम हाइड्रोक्साइड के जलीय घोल के अलावा पीएच को समायोजित किया जाता है। लैंटस का पीएच लगभग 4 है।
ऊपर
नैदानिक औषध विज्ञान
कारवाई की व्यवस्था
इंसुलिन ग्लारगिन सहित इंसुलिन की प्राथमिक गतिविधि, ग्लूकोज चयापचय का विनियमन है। विशेष रूप से कंकाल की मांसपेशी और वसा द्वारा, और यकृत के ग्लूकोज उत्पादन को रोककर, इंसुलिन और इसके एनालॉग्स रक्त शर्करा के स्तर को कम करते हैं। इंसुलिन एडिपोसाइट में लिपोलिस को रोकता है, प्रोटियोलिसिस को रोकता है और प्रोटीन संश्लेषण को बढ़ाता है।
pharmacodynamics
इंसुलिन ग्लार्गिन एक मानव इंसुलिन एनालॉग है जिसे तटस्थ पीएच में कम जलीय घुलनशीलता के लिए डिज़ाइन किया गया है। पीएच 4 में, जैसा कि लैंटस इंजेक्शन समाधान में है, यह पूरी तरह से घुलनशील है। चमड़े के नीचे के ऊतक में इंजेक्शन के बाद, अम्लीय घोल बेअसर हो जाता है, जिससे बहुत छोटे से माइक्रोप्रिसेसिटेट का निर्माण होता है इंसुलिन ग्लार्गिन की मात्रा धीरे-धीरे जारी होती है, जिसके परिणामस्वरूप अपेक्षाकृत स्थिर एकाग्रता / समय प्रोफ़ाइल 24 घंटे से अधिक नहीं है शिखर। यह प्रोफ़ाइल मरीज के बेसल इंसुलिन के रूप में एक बार-दैनिक खुराक की अनुमति देता है।
नैदानिक अध्ययनों में, अंतःशिरा इंसुलिन ग्लारगिन के ग्लूकोज-कम करने का प्रभाव एक दाढ़ के आधार पर (यानी, एक ही खुराक पर दिया जाता है) मानव इंसुलिन के लगभग समान होता है। स्वस्थ विषयों में या टाइप 1 मधुमेह वाले रोगियों में यूग्लाइसेमिक क्लैंप अध्ययन में, एनएपीएच मानव इंसुलिन की तुलना में उपचर्म इंसुलिन ग्लार्गिन की कार्रवाई की शुरुआत धीमी थी। इंसुलिन ग्लार्गिन का प्रभाव प्रोफ़ाइल अपेक्षाकृत स्पष्ट शिखर के साथ स्थिर था और इसके प्रभाव की अवधि एनपीएच मानव इंसुलिन की तुलना में लंबे समय तक थी। चित्रा 1 इंजेक्शन के बाद अधिकतम 24 घंटे के लिए आयोजित टाइप 1 मधुमेह वाले रोगियों में एक अध्ययन से परिणाम दिखाता है। NPH के लिए इंजेक्शन और औषधीय प्रभाव के अंत के बीच का समय 14.5 घंटे (सीमा: 9.5 से 19.3 घंटे) था इंसुलिन के लिए मानव इंसुलिन, और 24 घंटे (सीमा: 10.8 से 24.0 घंटे) (24 घंटे अवलोकन अवधि का अंत था) ग्लेरगीन।
आकृति 1। टाइप 1 डायबिटीज वाले मरीजों में गतिविधि प्रोफ़ाइल

* निर्धारित प्लाज्मा ग्लूकोज स्तर (प्रति घंटा माध्य मान) बनाए रखने के लिए ग्लूकोज की मात्रा के रूप में निर्धारित; इंसुलिन गतिविधि का संकेत।
एक € के बीच रोगी परिवर्तनशीलता (सीवी, भिन्नता का गुणांक); इंसुलिन ग्लार्गिन, 84% और एनपीएच, 78%।
लैंटस की कार्रवाई की लंबी अवधि (24 घंटे तक) सीधे अवशोषण की अपनी धीमी दर से संबंधित है और एक बार-दैनिक उपचर्म प्रशासन का समर्थन करती है। इंसुलिन की कार्रवाई का समय, जिसमें लैंटस भी शामिल है, व्यक्तियों और / या एक ही व्यक्ति के भीतर भिन्न हो सकते हैं।
फार्माकोकाइनेटिक्स
अवशोषण और जैवउपलब्धता
स्वस्थ विषयों में और मधुमेह के रोगियों में इंसुलिन ग्लार्गिन के चमड़े के नीचे इंजेक्शन के बाद, इंसुलिन सीरम सांद्रता संकेत दिया NPH मानव की तुलना में धीमी, अधिक लंबे समय तक अवशोषण और 24 घंटे से अधिक समय तक कोई निरंतर शिखर के साथ अपेक्षाकृत स्थिर एकाग्रता / समय प्रोफ़ाइल इंसुलिन। सीरम इंसुलिन सांद्रता इस प्रकार इंसुलिन ग्लार्गिन के फार्माकोडायनामिक गतिविधि के समय प्रोफ़ाइल के अनुरूप थे।
टाइप 1 मधुमेह के रोगियों में 0.3 आईयू / किग्रा इंसुलिन ग्लार्गिन के चमड़े के नीचे इंजेक्शन के बाद, अपेक्षाकृत स्थिर एकाग्रता / समय प्रोफ़ाइल का प्रदर्शन किया गया है। पेट, डेल्टोइड या जांघ चमड़े के नीचे प्रशासन के बाद कार्रवाई की अवधि समान थी।
उपापचय
मनुष्यों में एक चयापचय अध्ययन इंगित करता है कि इंसुलिन ग्लार्गिन आंशिक रूप से चमड़े के नीचे के बी श्रृंखला के कार्बोक्सील टर्मिनस पर चयापचय होता है इंसुलिन के समान इन विट्रो गतिविधि में दो सक्रिय मेटाबोलाइट बनाने के लिए डिपो, एम 1 (21 ए-ग्लाइ-इंसुलिन) और एम 2 (21 ए-Gly-des-30B-Thr इंसुलिन)। अपरिवर्तित दवा और ये गिरावट उत्पाद भी प्रचलन में मौजूद हैं।
विशेष आबादी
आयु, रेस और लिंग
लैंटस के फार्माकोकाइनेटिक्स पर उम्र, नस्ल और लिंग के प्रभाव के बारे में जानकारी उपलब्ध नहीं है। हालांकि, वयस्कों में नियंत्रित नैदानिक परीक्षणों (एन = 3890) और बाल रोगियों (एन = 349), उपसमूह में एक नियंत्रित नैदानिक परीक्षण उम्र, नस्ल और लिंग के आधार पर विश्लेषण से इंसुलिन ग्लार्गिन और एनपीएच मानव के बीच सुरक्षा और प्रभावकारिता में अंतर नहीं दिखा इंसुलिन।
धूम्रपान
लैंटस के फार्माकोकाइनेटिक्स / फार्माकोडीनेमिक्स पर धूम्रपान के प्रभाव का अध्ययन नहीं किया गया है।
गर्भावस्था
लैंटस के फार्माकोकाइनेटिक्स और फार्माकोडायनामिक्स पर गर्भावस्था के प्रभाव का अध्ययन नहीं किया गया है (देखें सावधानियां, गर्भावस्था)।
मोटापा
नियंत्रित नैदानिक परीक्षणों में, जिसमें 49.6 किलोग्राम / मी 2 तक के बॉडी मास इंडेक्स (बीएमआई) वाले मरीज शामिल थे, बीएमआई पर आधारित उपसमूह विश्लेषण ने इंसुलिन ग्लार्गिन और एनपीएच मानव के बीच सुरक्षा और प्रभावकारिता में कोई अंतर नहीं दिखाया इंसुलिन।
गुर्दे की हानि
लैंटस के फार्माकोकाइनेटिक्स पर गुर्दे की हानि के प्रभाव का अध्ययन नहीं किया गया है। हालांकि, मानव इंसुलिन के साथ कुछ अध्ययनों से गुर्दे की विफलता के रोगियों में इंसुलिन के परिसंचारी स्तर में वृद्धि देखी गई है। लिंटस सहित इंसुलिन की सावधानीपूर्वक ग्लूकोज की निगरानी और खुराक समायोजन, गुर्दे की शिथिलता वाले रोगियों में आवश्यक हो सकता है - देखें सावधानियां, गुर्दे की हानि)।
यकृत हानि
लैंटस के फार्माकोकाइनेटिक्स पर यकृत हानि का अध्ययन नहीं किया गया है। हालांकि, मानव इंसुलिन के साथ कुछ अध्ययनों से जिगर की विफलता के रोगियों में इंसुलिन के परिसंचारी स्तर में वृद्धि देखी गई है। इंसुलिन की सावधानी से ग्लूकोज की निगरानी और खुराक समायोजन, जिसमें लैंटस शामिल है, यकृत रोग के रोगियों में आवश्यक हो सकता है (देखें) सावधानियां, यकृत हानि)।
नैदानिक अध्ययन
सोते समय एक बार दैनिक रूप से दी जाने वाली इंसुलिन ग्लार्गिन की सुरक्षा और प्रभावशीलता की तुलना ओपन-लेबल में एक बार-दैनिक और दो बार-दैनिक एनपीएच मानव इंसुलिन से की गई थी, यादृच्छिक, सक्रिय-नियंत्रण, 2327 वयस्क रोगियों और टाइप 1 मधुमेह वाले 349 बाल चिकित्सा रोगियों के समानांतर अध्ययन और टाइप 2 मधुमेह के रोगियों के साथ 1563 वयस्क रोगियों (टेबल्स देखें) 1-3). सामान्य तौर पर, लैंटस के साथ ग्लाइकेटेड हीमोग्लोबिन (एचबीए 1 सी) में कमी एनपीएच मानव इंसुलिन के समान थी। एनपीएच मानव इंसुलिन के साथ तुलना में हाइपोग्लाइसीमिया की समग्र दर लैंटस के इलाज वाले मधुमेह के रोगियों के बीच भिन्न नहीं थी।
टाइप 1 मधुमेह-वयस्क (तालिका 1 देखें)।
दो बड़े, यादृच्छिक, नियंत्रित नैदानिक अध्ययन (अध्ययन ए और बी) में, टाइप 1 मधुमेह वाले रोगियों (अध्ययन ए); n = 585, अध्ययन बी; n = 534) को लैंटस के साथ बेसल-बोल्टस उपचार के लिए एक बार सोते समय या एनपीएच मानव इंसुलिन के लिए एक या दो बार दैनिक रूप से यादृच्छिक किया गया और 28 सप्ताह तक इलाज किया गया। प्रत्येक भोजन से पहले नियमित मानव इंसुलिन प्रशासित किया गया था। लैंटस को सोते समय प्रशासित किया गया था। NPH मानव इंसुलिन को एक बार सोते समय या सुबह और सोते समय एक बार दैनिक रूप से प्रशासित किया जाता था। एक बड़े, यादृच्छिक, नियंत्रित नैदानिक अध्ययन (स्टडी सी) में, टाइप 1 मधुमेह वाले मरीज (n = 619) 16 सप्ताह के लिए एक बेसल-बोल्ट इंसुलिन रेजिमेंट के साथ इलाज किया गया था जहां प्रत्येक से पहले इंसुलिन लिसप्रो का उपयोग किया गया था भोजन। लैंटस को सोते समय एक बार और एनपीएच मानव इंसुलिन को एक या दो बार दैनिक रूप से प्रशासित किया गया था। इन अध्ययनों में, लैंटस और एनपीएच मानव इंसुलिन का हाइपोग्लाइसीमिया की एक समान समग्र दर के साथ ग्लाइकेमोग्लोबिन पर समान प्रभाव पड़ा।
तालिका 1: टाइप 1 मधुमेह मेलेटस-वयस्क
| अध्ययन ए | अध्ययन बी | अध्ययन सी | ||||
|---|---|---|---|---|---|---|
| उपचार की अवधि | 28 सप्ताह | 28 सप्ताह | 16 सप्ताह | |||
| के साथ संयोजन में उपचार | नियमित रूप से इंसुलिन | नियमित रूप से इंसुलिन | इंसुलिन लिस्पप्रो | |||
| Lantus | एनपीएच | Lantus | एनपीएच | Lantus | एनपीएच | |
| उपचारित विषयों की संख्या | 292 | 293 | 264 | 270 | 310 | 309 |
| एचबीए 1 सी | ||||||
| एंडस्टूडी मतलब | 8.13 | 8.07 | 7.55 | 7.49 | 7.53 | 7.60 |
| समायो। बेसलाइन से परिवर्तन | +0.21 | +0.10 | -0.16 | -0.21 | -0.07 | -0.08 |
| लैंटस - एनपीएच | +0.11 | +0.05 | +0.01 | |||
| उपचार अंतर के लिए 95% सीआई | (-0.03; +0.24) | (-0.08; +0.19) | (-0.11; +0.13) | |||
| बेसल इंसुलिन की खुराक | ||||||
| एंडस्टूडी मतलब | 19.2 | 22.8 | 24.8 | 31.3 | 23.9 | 29.2 |
| बेसलाइन से मतलब बदलना | -1.7 | -0.3 | -4.1 | +1.8 | -4.5 | +0.9 |
| कुल इंसुलिन की खुराक | ||||||
| एंडस्टूडी मतलब | 46.7 | 51.7 | 50.3 | 54.8 | 47.4 | 50.7 |
| बेसलाइन से मतलब बदलना | -1.1 | -0.1 | +0.3 | +3.7 | -2.9 | +0.3 |
| उपवास रक्त शर्करा (मिलीग्राम / डीएल) | ||||||
| एंडस्टूडी मतलब | 146.3 | 150.8 | 147.8 | 154.4 | 144.4 | 161.3 |
| समायो। बेसलाइन से परिवर्तन | -21.1 | -16.0 | -20.2 | -16.9 | -29.3 | -11.9 |
टाइप 1 डायबिटीज-बाल चिकित्सा (तालिका 2 देखें)।
एक यादृच्छिक, नियंत्रित नैदानिक अध्ययन (स्टडी डी) में, टाइप 1 मधुमेह के साथ बाल रोगी (आयु सीमा 6 से 15 वर्ष) (n = 349) का इलाज 28 सप्ताह तक एक बेसल-बोलस इंसुलिन रेजिमेंट के साथ किया गया था जहाँ नियमित रूप से मानव इंसुलिन का इस्तेमाल किया जाता था भोजन। लैंटस को सोते समय एक बार और एनपीएच मानव इंसुलिन को एक या दो बार दैनिक रूप से प्रशासित किया गया था। दोनों उपचार समूहों में ग्लाइकोहेमोग्लोबिन और हाइपोग्लाइसीमिया की घटनाओं पर समान प्रभाव देखा गया।
तालिका 2: टाइप 1 मधुमेह मेलेटस-बाल चिकित्सा
| अध्ययन डी | ||
|---|---|---|
| उपचार की अवधि | 28 सप्ताह | |
| के साथ संयोजन में उपचार | नियमित रूप से इंसुलिन | |
| Lantus | एनपीएच | |
| उपचारित विषयों की संख्या | 174 | 175 |
| एचबीए 1 सी | ||
| एंडस्टूडी मतलब | 8.91 | 9.18 |
| समायो। बेसलाइन से परिवर्तन | +0.28 | +0.27 |
| लैंटस - एनपीएच | +0.01 | |
| उपचार अंतर के लिए 95% सीआई | (-0.24; +0.26) | |
| बेसल इंसुलिन की खुराक | ||
| एंडस्टूडी मतलब | 18.2 | 21.1 |
| बेसलाइन से मतलब बदलना | -1.3 | +2.4 |
| कुल इंसुलिन की खुराक | ||
| एंडस्टूडी मतलब | 45.0 | 46.0 |
| बेसलाइन से मतलब बदलना | +1.9 | +3.4 |
| उपवास रक्त शर्करा (मिलीग्राम / डीएल) | ||
| एंडस्टूडी मतलब | 171.9 | 182.7 |
| समायो। बेसलाइन से परिवर्तन | -23.2 | -12.2 |
टाइप 2 मधुमेह-वयस्क (तालिका 3 देखें)।
एक बड़े, यादृच्छिक, नियंत्रित नैदानिक अध्ययन (अध्ययन ई) (n = 570) में, लैंटस का मूल्यांकन 52 सप्ताह के लिए एक आहार के हिस्से के रूप में किया गया था इंसुलिन और मौखिक एंटीडायबिटीज़ एजेंटों (एक सल्फोनील्यूरिया, मेटफ़ॉर्मिन, एकरोज़, या इन के संयोजन के साथ संयोजन चिकित्सा ड्रग्स)। लैंटस को प्रतिदिन एक बार सोते समय प्रशासित किया जाता था, क्योंकि एनपीएच मानव इंसुलिन को प्रतिदिन एक बार सोते समय ग्लाइकेमोग्लोबिन और उपवास ग्लूकोज को कम करने के लिए प्रभावी था। हाइपोग्लाइसीमिया की कम दर थी जो कि लैंटस और एनपीएच मानव इंसुलिन उपचारित रोगियों में समान थी। एक बड़े, यादृच्छिक, नियंत्रित नैदानिक अध्ययन (स्टडी एफ) में, टाइप 2 मधुमेह वाले रोगियों में मौखिक एंटीडायबिटीज एजेंटों का उपयोग नहीं किया जाता है (n = 518), लैंथस का एक बेसल-बोल्ट रेजिमेंट, जो प्रतिदिन एक बार सोते समय या एनपीएच मानव इंसुलिन के लिए प्रतिदिन एक या दो बार मूल्यांकन किया गया था 28 सप्ताह। आवश्यकतानुसार भोजन से पहले नियमित इंसुलिन का उपयोग किया जाता था। लैन्टस में ग्लाइकोमोग्लोबिन को कम करने के लिए या हाइपोग्लाइसीमिया की एक समान घटना के साथ ग्लूकोज को तेज करने के लिए एक बार या दो बार-दैनिक एनपीएच मानव इंसुलिन के समान प्रभावशीलता थी।
तालिका 3: टाइप 2 मधुमेह मेलेटस-वयस्क
| अध्ययन ई | अध्ययन एफ | |||
|---|---|---|---|---|
| उपचार की अवधि | 52 सप्ताह | 28 सप्ताह | ||
| के साथ संयोजन में उपचार | मौखिक एजेंट | नियमित रूप से इंसुलिन | ||
| Lantus | एनपीएच | Lantus | एनपीएच | |
| उपचारित विषयों की संख्या | 289 | 281 | 259 | 259 |
| एचबीए 1 सी | ||||
| एंडस्टूडी मतलब | 8.51 | 8.47 | 8.14 | 7.96 |
| समायो। बेसलाइन से परिवर्तन | -0.46 | -0.38 | -0.41 | -0.59 |
| लैंटस - एनपीएच | -0.08 | +0.17 | ||
| उपचार अंतर के लिए 95% सीआई | (-0.28; +0.12) | (-0.00; +0.35) | ||
| बेसल इंसुलिन की खुराक | ||||
| एंडस्टूडी मतलब | 25.9 | 23.6 | 42.9 | 52.5 |
| बेसलाइन से मतलब बदलना | +11.5 | +9.0 | -1.2 | +7.0 |
| कुल इंसुलिन की खुराक | ||||
| एंडस्टूडी मतलब | 25.9 | 23.6 | 74.3 | 80.0 |
| बेसलाइन से मतलब बदलना | +11.5 | +9.0 | +10.0 | +13.1 |
| उपवास रक्त शर्करा (मिलीग्राम / डीएल) | ||||
| एंडस्टूडी मतलब | 126.9 | 129.4 | 141.5 | 144.5 |
| समायो। बेसलाइन से परिवर्तन | -49.0 | -46.3 | -23.8 | -21.6 |
लैंटस लचीले दैनिक खुराक
लैंटस की सुरक्षा और प्रभावकारिता पूर्व-नाश्ता, पूर्व-रात्रिभोज, या सोते समय दी गई थी टाइप 1 मधुमेह (अध्ययन) के रोगियों में एक बड़े, यादृच्छिक, नियंत्रित नैदानिक अध्ययन में मूल्यांकन किया गया जी, एन = 378)। भोजन के समय मरीजों को इंसुलिन लिस्पप्रो का भी इलाज किया जाता था। लैंटस को दिन के अलग-अलग समय पर प्रशासित किया गया था, सोते समय प्रशासन (तालिका 4 देखें) की तुलना में ग्लाइकेटेड हीमोग्लोबिन में समान कमी आई। इन रोगियों में, डेटा 8-पॉइंट होम ग्लूकोज मॉनिटरिंग से उपलब्ध हैं। प्रशासन के समय की परवाह किए बिना, अर्थात् पूर्व-नाश्ते, रात के खाने, या सोने के समय से पहले अधिकतम औसत रक्त शर्करा के स्तर को देखा गया था।
इस अध्ययन में, प्रभावकारिता की कमी के कारण लैंटस-ब्रेकफास्ट आर्म में 5% रोगियों ने इलाज बंद कर दिया। अन्य दो बाहों में कोई भी मरीज इस कारण से बंद नहीं हुआ। इस परीक्षण के दौरान नियमित निगरानी से सिस्टोलिक रक्तचाप में निम्नलिखित परिवर्तन हुए हैं: प्री-ब्रेकफास्ट ग्रुप, 1.9 मिमी एचजी; रात के खाने के पूर्व समूह, 0.7 मिमी एचजी; सोते समय पूर्व समूह, -2.0 मिमी एचजी।
लैंटस की सुरक्षा और प्रभावकारिता नाश्ते से पहले या सोते समय बड़े, यादृच्छिक रूप से मूल्यांकन की गई थी, सक्रिय-नियंत्रित नैदानिक अध्ययन (अध्ययन एच, एन = 697) टाइप 2 मधुमेह रोगियों में अब मौखिक रूप से पर्याप्त रूप से नियंत्रित नहीं किया जाता है चिकित्सा। इस अध्ययन में सभी रोगियों को AMARYL® (ग्लाइमपिराइड) प्रतिदिन 3 मिलीग्राम भी मिला। नाश्ते से पहले दिए गए लैंटस कम से कम ग्लाइकेटेड हीमोग्लोबिन A1c (HbA1c) को कम करने के लिए प्रभावी थे क्योंकि सोते समय दिए गए लैंटस या सोते समय दिए गए NPH मानव इंसुलिन (तालिका 4 देखें)।
तालिका 4: टाइप 1 (स्टडी जी) और टाइप 2 (स्टडी एच) में डायबिटीज लैंटस डेलीसिटी डायबिटीज
| अध्ययन जी | अध्ययन एच | |||||
|---|---|---|---|---|---|---|
| Treatmentduration | 24 सप्ताह | 24 सप्ताह | ||||
| के साथ संयोजन में उपचार: | इंसुलिन लिस्पप्रो | AMARYL® (ग्लाइमपिराइड) | ||||
| Lantus सुबह का नाश्ता |
Lantus रात का खाना |
Lantus सोने का समय |
Lantus सुबह का नाश्ता |
Lantus सोने का समय |
एनपीएच सोने का समय |
|
| ||||||
| उपचारित विषयों की संख्या* | 112 | 124 | 128 | 234 | 226 | 227 |
| एचबीए 1 सी | ||||||
| बेसलाइन का मतलब है | 7.56 | 7.53 | 7.61 | 9.13 | 9.07 | 9.09 |
| एंडस्टूडी मतलब | 7.39 | 7.42 | 7.57 | 7.87 | 8.12 | 8.27 |
| बेसलाइन से मतलब बदलना | -0.17 | -0.11 | -0.04 | -1.26 | -0.95 | -0.83 |
| बेसल इंसुलिन खुराक (IU) | ||||||
| एंडस्टूडी मतलब | 27.3 | 24.6 | 22.8 | 40.4 | 38.5 | 36.8 |
| बेसलाइन से मतलब बदलना | 5.0 | 1.8 | 1.5 | |||
| कुल इंसुलिन की खुराक (IU) | ना € | NA | NA | |||
| एंडस्टूडी मतलब | 53.3 | 54.7 | 51.5 | |||
| बेसलाइन से मतलब बदलना | 1.6 | 3.0 | 2.3 |
ऊपर
संकेत और उपयोग
टाइप 1 वाले वयस्क और बाल रोगियों के उपचार के लिए एक बार-दैनिक उपचर्म प्रशासन के लिए लैंटस का संकेत दिया जाता है डायबिटीज मेलिटस या टाइप 2 डायबिटीज मेलिटस वाले वयस्क रोगियों को जिनके नियंत्रण के लिए बेसल (लंबे समय तक काम करने वाले) इंसुलिन की आवश्यकता होती है hyperglycemia।
ऊपर
मतभेद
लैंटस को इंसुलिन ग्लार्गिन या एक्सिलिएंट्स के लिए हाइपरसेंसिटिव रोगियों में contraindicated है।
ऊपर
चेतावनी
हाइपोग्लाइसीमिया इंसुलिन का सबसे आम प्रतिकूल प्रभाव है, जिसमें लैंटस भी शामिल है। सभी इंसुलिन के साथ, हाइपोग्लाइसीमिया का समय विभिन्न इंसुलिन योगों के बीच भिन्न हो सकता है। मधुमेह वाले सभी रोगियों के लिए ग्लूकोज मॉनिटरिंग की सिफारिश की जाती है।
इंसुलिन के किसी भी परिवर्तन को सावधानीपूर्वक और केवल चिकित्सा पर्यवेक्षण के तहत किया जाना चाहिए। इंसुलिन की शक्ति में परिवर्तन, खुराक का समय, निर्माता, प्रकार (जैसे, नियमित, NPH, या इंसुलिन एनालॉग), प्रजातियां (पशु, मानव), या निर्माण की विधि (पुनः संयोजक डीएनए बनाम पशु-स्रोत इंसुलिन) में परिवर्तन की आवश्यकता हो सकती है खुराक। सहवर्ती मौखिक एंटीडायबिटीज उपचार को समायोजित करने की आवश्यकता हो सकती है।
ऊपर
सावधानियां
सामान्य
लैंटस अंतःशिरा प्रशासन के लिए अभिप्रेत नहीं है। इंसुलिन ग्लार्गिन की गतिविधि की लंबी अवधि उपचर्म ऊतक में इंजेक्शन पर निर्भर है। सामान्य चमड़े के नीचे की खुराक के अंतःशिरा प्रशासन के परिणामस्वरूप गंभीर हाइपोग्लाइसीमिया हो सकता है।
लैंटस को पतला या किसी अन्य इंसुलिन या समाधान के साथ मिश्रित नहीं किया जाना चाहिए। यदि लैंटस पतला या मिश्रित है, तो समाधान बादल बन सकता है, और फ़ार्माकोकाइनेटिक / फ़ार्माकोडायनामिक प्रोफ़ाइल (जैसे, लैंटस और / या मिश्रित इंसुलिन की कार्रवाई की शुरुआत, चरम प्रभाव का समय) अप्रत्याशित रूप से बदला जा सकता है तौर तरीका। जब लैंटस और नियमित मानव इंसुलिन को कुत्तों में इंजेक्शन लगाने से तुरंत पहले मिलाया गया था, तो नियमित मानव इंसुलिन के लिए अधिकतम प्रभाव के लिए कार्रवाई और समय की शुरुआत में देरी देखी गई थी। लैंटस के अलग-अलग इंजेक्शन और नियमित मानव इंसुलिन की तुलना में मिश्रण की कुल जैव उपलब्धता में भी थोड़ी कमी आई थी। कुत्तों में मनुष्यों के लिए इन टिप्पणियों की प्रासंगिकता ज्ञात नहीं है।
सभी इंसुलिन की तैयारी के साथ, लैंटस कार्रवाई का समय अलग-अलग व्यक्तियों में या अलग-अलग हो सकता है एक ही व्यक्ति में और अवशोषण की दर रक्त की आपूर्ति, तापमान और भौतिक पर निर्भर है गतिविधि।
इंसुलिन सोडियम प्रतिधारण और शोफ का कारण हो सकता है, खासकर अगर पहले से खराब चयापचय नियंत्रण को तेज इंसुलिन थेरेपी द्वारा सुधार दिया जाता है।
हाइपोग्लाइसीमिया
सभी इंसुलिन की तैयारी के साथ, हाइपोग्लाइसेमिक प्रतिक्रियाएं लैंटस के प्रशासन से जुड़ी हो सकती हैं। हाइपोग्लाइसीमिया इंसुलिन का सबसे आम प्रतिकूल प्रभाव है। हाइपोग्लाइसीमिया के शुरुआती चेतावनी लक्षण कुछ स्थितियों के तहत अलग-अलग या कम हो सकते हैं, जैसे कि लंबे समय तक मधुमेह की अवधि, मधुमेह तंत्रिका रोग, बीटा-ब्लॉकर्स या गहन मधुमेह नियंत्रण जैसी दवाओं का उपयोग (देख सावधानियां, दवाओं का पारस्परिक प्रभाव)। ऐसी स्थितियों के परिणामस्वरूप हाइपोग्लाइसीमिया के रोगियों की जागरूकता से पहले गंभीर हाइपोग्लाइसीमिया हो सकता है (और, संभवतः, चेतना की हानि)।
हाइपोग्लाइसीमिया की घटना का समय उपयोग किए जाने वाले इंसुलिन की क्रिया प्रोफ़ाइल पर निर्भर करता है और इसलिए, जब उपचार में सुधार होता है या खुराक लेने का समय बदल जाता है। दो बार दैनिक एनपीएच इंसुलिन से एक बार-दैनिक लैंटस पर स्विच किए जाने वाले रोगियों को अपना प्रारंभिक होना चाहिए हाइपोग्लाइसीमिया के जोखिम को कम करने के लिए पिछले कुल दैनिक एनपीएच खुराक से लैंटस की खुराक 20% कम हो गई (देख खुराक और प्रशासन, लैंटस के लिए बदलाव)।
चमड़े के नीचे लैंटस का लंबे समय तक प्रभाव हाइपोग्लाइसीमिया से वसूली में देरी कर सकता है।
एक नैदानिक अध्ययन में, हाइपोग्लाइसीमिया या प्रतिकारक हार्मोन प्रतिक्रिया के लक्षण समान थे स्वस्थ विषयों और टाइप 1 के रोगियों दोनों में अंतःशिरा इंसुलिन ग्लार्गिन और नियमित मानव इंसुलिन मधुमेह।
गुर्दे की हानि
हालांकि अध्ययन मधुमेह और गुर्दे की हानि, लैंटस आवश्यकताओं वाले रोगियों में नहीं किया गया है इंसुलिन चयापचय कम होने के कारण कम हो सकता है, अन्य इंसुलिन के साथ पाए जाने वाले टिप्पणियों के समान (देख नैदानिक औषध विज्ञान, विशेष आबादी)।
यकृत हानि
हालांकि अध्ययन मधुमेह और यकृत हानि के रोगियों में नहीं किया गया है, लैंटस की आवश्यकताओं को कम किया जा सकता है ग्लूकोनोजेनेसिस के लिए कम क्षमता और इंसुलिन चयापचय में कमी के कारण, अन्य इंसुलिन के साथ पाए गए टिप्पणियों के समान नैदानिक औषध विज्ञान, विशेष आबादी)।
इंजेक्शन साइट और एलर्जी प्रतिक्रियाओं
किसी भी इंसुलिन थेरेपी के साथ के रूप में, लिपोडिस्ट्रोफी इंजेक्शन स्थल पर हो सकती है और इंसुलिन अवशोषण में देरी कर सकती है। इंसुलिन थेरेपी के साथ अन्य इंजेक्शन साइट प्रतिक्रियाओं में लालिमा, दर्द, खुजली, पित्ती, सूजन और सूजन शामिल हैं। किसी दिए गए क्षेत्र के भीतर इंजेक्शन साइट के लगातार रोटेशन से इन प्रतिक्रियाओं को कम करने या रोकने में मदद मिल सकती है। इंसुलिन के लिए सबसे छोटी प्रतिक्रियाएं आमतौर पर कुछ दिनों में कुछ हफ्तों तक हल होती हैं।
इंजेक्शन साइट के दर्द की रिपोर्ट एनपीएच मानव इंसुलिन (2.7% इंसुलिन ग्लार्गिन बनाम 0.7% एचपीएच) की तुलना में लैंटस के साथ अक्सर होती थी। इंजेक्शन स्थल पर दर्द की रिपोर्ट आमतौर पर हल्के थे और परिणामस्वरूप चिकित्सा बंद नहीं हुई।
तत्काल-प्रकार की एलर्जी प्रतिक्रियाएं दुर्लभ हैं। इंसुलिन के लिए ऐसी प्रतिक्रियाएं (इंसुलिन ग्लार्गिन सहित) या excipients उदाहरण के लिए, संबद्ध हो सकते हैं सामान्यीकृत त्वचा प्रतिक्रियाओं के साथ, एंजियोएडेमा, ब्रोन्कोस्पास्म, हाइपोटेंशन, या झटका और जीवन हो सकता है धमकी।
परस्पर स्थितियाँ
इंसुलिन की आवश्यकताओं को बीमारी, भावनात्मक गड़बड़ी या तनाव जैसी संभोग स्थितियों के दौरान बदल दिया जा सकता है।
मरीजों के लिए जानकारी
लैंटस का उपयोग केवल तभी किया जाना चाहिए यदि समाधान स्पष्ट और बेरंग है, जिसमें कोई कण दिखाई नहीं देता है (देखें) खुराक और प्रशासन, तैयारी और हैंडलिंग)।
मरीजों को सलाह दी जानी चाहिए कि लैंटस को किसी अन्य इंसुलिन या समाधान के साथ पतला या मिश्रित नहीं किया जाना चाहिए (देखें) सावधानियां, जनरल)।
मरीजों को ग्लूकोज मॉनिटरिंग, उचित इंजेक्शन तकनीक, और हाइपोग्लाइसीमिया और हाइपरग्लाइसेमिया प्रबंधन सहित स्व-प्रबंधन प्रक्रियाओं पर निर्देश दिया जाना चाहिए। मरीजों को विशेष स्थितियों जैसे कि संभोग की स्थिति (बीमारी, तनाव, या भावनात्मक) से निपटने पर निर्देश दिया जाना चाहिए गड़बड़ी), एक अपर्याप्त या इंसुलिन की खुराक नहीं छोड़ना, एक बढ़ी हुई इंसुलिन खुराक का अनजाना प्रशासन, अपर्याप्त भोजन का सेवन, या भोजन छोड़ दिया। अतिरिक्त जानकारी के लिए रोगियों को लैंटस "रोगी सूचना" परिपत्र देखें।
मधुमेह के सभी रोगियों के साथ, हाइपोग्लाइसीमिया या हाइपरग्लाइसेमिया के परिणामस्वरूप ध्यान केंद्रित करने और / या प्रतिक्रिया करने की क्षमता क्षीण हो सकती है।
मधुमेह के रोगियों को सलाह दी जानी चाहिए कि वे गर्भवती होने पर अपने स्वास्थ्य देखभाल पेशेवर को सूचित करें या गर्भावस्था पर विचार कर रहे हैं।
दवाओं का पारस्परिक प्रभाव
कई पदार्थ ग्लूकोज चयापचय को प्रभावित करते हैं और इंसुलिन खुराक समायोजन और विशेष रूप से करीबी निगरानी की आवश्यकता हो सकती है।
निम्नलिखित पदार्थों के उदाहरण हैं जो रक्त-ग्लूकोज को कम करने वाले प्रभाव को बढ़ा सकते हैं और हाइपोग्लाइसीमिया के लिए संवेदनशीलता: मौखिक एंटीडायबिटीज़ उत्पादों, ऐस इनहिबिटर्स, डिसोपाइरामाइड, फाइब्रेट्स, फ्लुओक्सेटीन, माओ इनहिबिटर्स, प्रोपोक्सीफीन, सैलिसिलेट्स, सोमैटोस्टेटिन एनालॉग (जैसे, ऑक्ट्रोटाइड), सल्फोनामाइड एंटीबायोटिक दवाओं।
निम्नलिखित पदार्थों के उदाहरण हैं जो इंसुलिन के रक्त-ग्लूकोज-कम प्रभाव को कम कर सकते हैं: कॉर्टिकोस्टेरॉइड्स, डैनज़ोल, मूत्रवर्धक, सिम्पैथोमाइमैटिक एजेंट (जैसे, एपिनेफ्रीन, एल्ब्युटेरोल, टेरबुटालीन), आइसोनियाज़िड, फेनोथियाज़िन डेरिवेटिव्स, सोमाट्रोपिन, थायराइड हार्मोन, एस्ट्रोजेन, प्रोजेस्टोजेंस (जैसे, मौखिक गर्भ निरोधकों में), प्रोटीज इनहिबिटर्स और एटिपिकल एंटीसाइकोटिक दवाएं (उदाहरण के लिए ओलानाजापाइन) clozapine)।
बीटा-ब्लॉकर्स, क्लोनिडीन, लिथियम लवण और अल्कोहल या तो पोटेशियम को कम कर सकते हैं या इंसुलिन के रक्त-ग्लूकोज-कम प्रभाव को कमजोर कर सकते हैं। पेंटीमाइडिन हाइपोग्लाइसीमिया का कारण हो सकता है, जिसे कभी-कभी हाइपरग्लाइसीमिया भी हो सकता है।
इसके अलावा, बीटा-ब्लॉकर्स, क्लोनिडीन, गुएनेथिडाइन और रिसर्पीन जैसे सिम्पेथोलिटिक औषधीय उत्पादों के प्रभाव में, हाइपोग्लाइसीमिया के लक्षण कम या अनुपस्थित हो सकते हैं।
कार्सिनोजेनेसिस, म्यूटेनेसिस, फर्टिलिटी ऑफ फर्टिलिटी
चूहों और चूहों में, इंसुलिन ग्लार्गिन के साथ मानक दो साल के कार्सिनोजेनेसिटी अध्ययन 0.455 मिलीग्राम / किग्रा तक की खुराक पर किए गए, जो चूहे के लिए है लगभग 10 बार और माउस के लिए लगभग 5 गुना अनुशंसित मानव उपचर्म की प्रारंभिक खुराक 10 IU (0.008 मिलीग्राम / किग्रा / दिन) के आधार पर, मिलीग्राम / एम 2। अध्ययन के दौरान सभी खुराक समूहों में अत्यधिक मृत्यु दर के कारण महिला चूहों में निष्कर्ष निर्णायक नहीं थे। हिस्टियोसाइटोमास पुरुष चूहों (सांख्यिकीय रूप से महत्वपूर्ण) और पुरुष चूहों (सांख्यिकीय रूप से महत्वपूर्ण नहीं) एसिड वाहन युक्त समूहों में इंजेक्शन साइटों पर पाए गए थे। ये ट्यूमर मादा जानवरों में, खारा नियंत्रण में या इंसुलिन तुलनित्र समूहों में एक अलग वाहन का उपयोग करके नहीं पाए गए थे। मनुष्यों को इन निष्कर्षों की प्रासंगिकता अज्ञात है।
बैक्टीरिया और स्तनधारी कोशिकाओं (जीन) में जीन उत्परिवर्तन का पता लगाने के लिए इंसुलिन ग्लार्गिन परीक्षणों में उत्परिवर्तजन नहीं था ( एचजीपीआरटी-परीक्षण) और क्रोमोसोमल विपथन का पता लगाने के लिए परीक्षणों में (V79 कोशिकाओं में इन विट्रो में साइटोजेनेटिक्स और चीनी में विवो में) हैम्स्टर)।
एक संयुक्त प्रजनन और जन्म के पूर्व और प्रसवोत्तर अध्ययन में पुरुष और महिला चूहों में चमड़े के नीचे की खुराक 0.36 मिलीग्राम / किग्रा / दिन तक होती है, जो लगभग 7 गुना है मानव Icut की खुराक 10 IU (0.008 मिलीग्राम / किग्रा / दिन), mg / m2 के आधार पर, खुराक पर निर्भर हाइपोग्लाइसीमिया के कारण मातृ विषाक्तता, कुछ मौतों सहित, की सिफारिश की गई थी, देखे गए। नतीजतन, उच्च-खुराक समूह में ही पालन दर में कमी आई। इसी तरह के प्रभाव NPH मानव इंसुलिन के साथ देखे गए थे।
गर्भावस्था
टेराटोजेनिक प्रभाव
गर्भावस्था श्रेणी सी। चूहों और हिमालयी खरगोशों में इंसुलिन ग्लार्गिन और नियमित मानव इंसुलिन के साथ उपचर्म प्रजनन और टेरेटोलॉजी अध्ययन किया गया है। संभोग से पहले, संभोग के दौरान और गर्भावस्था के दौरान महिला चूहों को 0.36 मिलीग्राम / किग्रा / दिन तक खुराक दी जाती थी के आधार पर मानव Icutcut 10 IU (0.008 मिलीग्राम / किग्रा / दिन) की सिफारिश की खुराक के लगभग 7 गुना है मिलीग्राम / एम 2। खरगोशों में, 0.072 मिलीग्राम / किग्रा / दिन की खुराक, जो अनुशंसित मानव से लगभग 2 गुना है मिलीग्राम / एम 2 के आधार पर 10 IU (0.008 मिलीग्राम / किग्रा / दिन) की चमड़े के नीचे की प्रारंभिक खुराक, के दौरान प्रशासित किया गया था जीवोत्पत्ति। इंसुलिन ग्लार्गिन का प्रभाव आम तौर पर चूहों या खरगोशों में नियमित मानव इंसुलिन के साथ देखे जाने वाले लोगों से अलग नहीं था। हालांकि, खरगोशों में, उच्च-खुराक समूह के दो लीटर से पांच भ्रूण सेरेब्रल निलय के फैलाव का प्रदर्शन करते हैं। प्रजनन और प्रारंभिक भ्रूण विकास सामान्य दिखाई दिया।
गर्भवती महिलाओं में इंसुलिन ग्लार्गिन के उपयोग का कोई अच्छी तरह से नियंत्रित नैदानिक अध्ययन नहीं है। यह गर्भाधान से पहले और गर्भावस्था के दौरान अच्छे चयापचय नियंत्रण को बनाए रखने के लिए मधुमेह या गर्भकालीन मधुमेह के इतिहास के रोगियों के लिए आवश्यक है। पहली तिमाही के दौरान इंसुलिन की आवश्यकता कम हो सकती है, आम तौर पर दूसरे और तीसरे तिमाही के दौरान वृद्धि होती है, और प्रसव के बाद तेजी से गिरावट आती है। ऐसे रोगियों में ग्लूकोज नियंत्रण की सावधानीपूर्वक निगरानी आवश्यक है। क्योंकि पशु प्रजनन अध्ययन हमेशा मानव प्रतिक्रिया के लिए अनुमानित नहीं होते हैं, इस दवा का उपयोग गर्भावस्था के दौरान ही किया जाना चाहिए यदि स्पष्ट रूप से आवश्यक हो।
नर्सिंग माताएं
यह अज्ञात है कि क्या इंसुलिन ग्लार्गिन को मानव दूध में महत्वपूर्ण मात्रा में उत्सर्जित किया जाता है। मानव दूध सहित कई दवाएं मानव दूध में उत्सर्जित होती हैं। इस कारण से, सावधानी बरतनी चाहिए जब लैंटस एक नर्सिंग महिला को दिलाया जाता है। स्तनपान कराने वाली महिलाओं को इंसुलिन की खुराक और आहार में समायोजन की आवश्यकता हो सकती है।
बाल चिकित्सा उपयोग
टाइप 1 मधुमेह के साथ 6 से 15 वर्ष की आयु में लैंटस की सुरक्षा और प्रभावशीलता स्थापित की गई है।
जेरिएट्रिक उपयोग
नियंत्रित नैदानिक अध्ययन में एनपीएच मानव इंसुलिन से इंसुलिन ग्लार्गिन की तुलना करते हुए, टाइप 1 और टाइप 2 मधुमेह वाले 3890 रोगियों में से 593 65 वर्ष और अधिक आयु के थे। संपूर्ण अध्ययन आबादी की तुलना में इस उप-समूह में सुरक्षा या प्रभावशीलता में एकमात्र अंतर था इंसुलिन ग्लार्गिन और एनपीएच मानव इंसुलिन उपचार दोनों में हृदय की घटनाओं की एक उच्चतर घटना रोगियों।
मधुमेह के साथ बुजुर्ग रोगियों में, शुरुआती खुराक, खुराक में वृद्धि और रखरखाव की खुराक हाइपोग्लाइसेमिक प्रतिक्रियाओं से बचने के लिए रूढ़िवादी होनी चाहिए। हाइपोग्लाइसीमिया को बुजुर्गों में पहचानना मुश्किल हो सकता है (देखें सावधानियां, हाइपोग्लाइसीमिया)।
ऊपर
प्रतिकूल प्रतिक्रिया
आमतौर पर लैंटस के साथ जुड़े प्रतिकूल घटनाओं में निम्नलिखित शामिल हैं:
एक पूरे के रूप में शरीर: एलर्जी प्रतिक्रियाओं (देखें) सावधानियां).
त्वचा और उपांग: इंजेक्शन साइट की प्रतिक्रिया, लिपोडिस्ट्रोफी, प्रुरिटस, दाने (देखें) सावधानियां).
अन्य: हाइपोग्लाइसीमिया (देखें) चेतावनी तथा सावधानियां).
वयस्क रोगियों में नैदानिक अध्ययन में, एनपीएच इंसुलिन-उपचारित रोगियों (0.7%) की तुलना में लैंटस-उपचारित रोगियों (2.7%) में उपचार-उभरने वाले इंजेक्शन साइट दर्द की अधिक घटना हुई। इंजेक्शन स्थल पर दर्द की रिपोर्ट आमतौर पर हल्के थे और परिणामस्वरूप चिकित्सा बंद नहीं हुई। अन्य उपचार-उभरने वाले इंजेक्शन साइट प्रतिक्रियाएं इंसुलिन ग्लार्गिन और एनपीएच मानव इंसुलिन दोनों के साथ समान घटनाओं पर हुईं।
रेटिनल प्रतिकूल घटनाओं की रिपोर्ट और फंडस फोटोग्राफी के माध्यम से नैदानिक अध्ययन में रेटिनोपैथी का मूल्यांकन किया गया था। लैंटस और एनपीएच उपचार समूहों के लिए रिपोर्ट की गई रेटिनल प्रतिकूल घटनाओं की संख्या टाइप 1 और टाइप 2 मधुमेह के रोगियों के लिए समान थी। अर्ली ट्रीटमेंट डायबिटिक रेटिनोपैथी स्टडी (ईटीडीआरएस) से प्राप्त ग्रेडिंग प्रोटोकॉल का उपयोग करके फंडस फोटोग्राफी द्वारा रेटिनोपैथी की प्रगति की जांच की गई। एक नैदानिक अध्ययन में टाइप 2 मधुमेह के रोगियों को शामिल किया गया है, एक--3-चरण वाले विषयों की संख्या में अंतर 6 महीने की अवधि में ईटीडीआरएस पैमाने पर प्रगति फंडस फोटोग्राफी द्वारा दर्ज की गई थी (एनपीएच में लैंटस समूह में 7.5% बनाम 2.7% थी। उपचारित समूह)। इस पृथक खोज की समग्र प्रासंगिकता रोगियों की कम संख्या के कारण निर्धारित नहीं की जा सकती है शामिल, छोटी अनुवर्ती अवधि, और यह तथ्य कि यह खोज अन्य नैदानिक में नहीं देखी गई थी अध्ययन करते हैं।
ऊपर
जरूरत से ज्यादा
भोजन सेवन, ऊर्जा व्यय, या दोनों के सापेक्ष इंसुलिन की अधिकता गंभीर और कभी-कभी दीर्घकालिक और जीवन के लिए खतरनाक हाइपोग्लाइसीमिया का कारण बन सकती है। हाइपोग्लाइसीमिया के हल्के एपिसोड का आमतौर पर मौखिक कार्बोहाइड्रेट के साथ इलाज किया जा सकता है। दवा की खुराक, भोजन पैटर्न या व्यायाम में समायोजन की आवश्यकता हो सकती है।
कोमा, जब्ती या न्यूरोलॉजिक हानि के साथ अधिक गंभीर एपिसोड इंट्रामस्क्युलर / चमड़े के नीचे के ग्लूकागन या केंद्रित अंतःशिरा ग्लूकोज के साथ इलाज किया जा सकता है। हाइपोग्लाइसीमिया से स्पष्ट नैदानिक वसूली के बाद, निरंतर अवलोकन और अतिरिक्त कार्बोहाइड्रेट का सेवन हाइपोग्लाइसीमिया के पुनरावर्तन से बचने के लिए आवश्यक हो सकता है।
ऊपर
खुराक और प्रशासन
लैंटस एक पुनः संयोजक मानव इंसुलिन एनालॉग है। इसकी क्षमता मानव इंसुलिन के लगभग समान है। यह 24 घंटे में एक अपेक्षाकृत निरंतर ग्लूकोज-कम करने वाली प्रोफ़ाइल प्रदर्शित करता है जो एक बार-दैनिक खुराक की अनुमति देता है।
लैंटस को दिन में किसी भी समय प्रशासित किया जा सकता है। लैंटस को एक दिन में एक बार एक दिन में एक बार सूक्ष्म रूप से प्रशासित किया जाना चाहिए। लैंटस के साथ खुराक के समय को समायोजित करने वाले रोगियों के लिए, देखें चेतावनी तथा सावधानियां, हाइपोग्लाइसीमिया। लैंटस अंतःशिरा प्रशासन के लिए अभिप्रेत नहीं है (देखें सावधानियां). सामान्य चमड़े के नीचे की खुराक के अंतःशिरा प्रशासन के परिणामस्वरूप गंभीर हाइपोग्लाइसीमिया हो सकता है। वांछित रक्त शर्करा के स्तर के साथ ही खुराक और एंटीडायबिटीज दवाओं के समय को व्यक्तिगत रूप से निर्धारित किया जाना चाहिए। मधुमेह वाले सभी रोगियों के लिए रक्त शर्करा की निगरानी की सिफारिश की जाती है। लैंटस की गतिविधि की लंबी अवधि चमड़े के नीचे की जगह में इंजेक्शन पर निर्भर है।
सभी इंसुलिन की तरह, एक इंजेक्शन क्षेत्र (पेट, जांघ, या deltoid) के भीतर इंजेक्शन साइटों को एक इंजेक्शन से दूसरे में घुमाया जाना चाहिए।
नैदानिक अध्ययनों में, पेट, डेल्टोइड या जांघ चमड़े के नीचे के प्रशासन के बाद इंसुलिन ग्लार्गिन अवशोषण में कोई प्रासंगिक अंतर नहीं था। सभी इंसुलिन के लिए, अवशोषण की दर, और परिणामस्वरूप कार्रवाई की शुरुआत और अवधि, व्यायाम और अन्य चर से प्रभावित हो सकती है।
लैंटस मधुमेह केटोएसिडोसिस के उपचार के लिए पसंद का इंसुलिन नहीं है। अंतःशिरा लघु-अभिनय इंसुलिन पसंदीदा उपचार है।
बाल चिकित्सा उपयोग
लैंटस को बाल रोगियों के लिए सुरक्षित रूप से प्रशासित किया जा सकता है of of 6 वर्ष की आयु। बाल रोगियों के लिए प्रशासन
लैंटस थेरेपी की शुरूआत
पहले से ही मौखिक एंटीडायबिटीज़ दवाओं के साथ इलाज करने वाले टाइप 2 मधुमेह वाले इंसुलिन भोले रोगियों के साथ एक नैदानिक अध्ययन में, लैंटस को शुरू किया गया था दैनिक रूप से 10 IU की एक औसत खुराक, और बाद में रोगी की कुल दैनिक खुराक 2 से 100 तक की आवश्यकता के अनुसार समायोजित की जाती है आइयू।
लैंटस में बदलाव
यदि लैंटस के साथ एक मध्यवर्ती, या लंबे समय तक काम करने वाले इंसुलिन के साथ एक उपचार से बदलते हैं, तो राशि और शॉर्ट-एक्टिंग इंसुलिन या फास्ट-एक्टिंग इंसुलिन एनालॉग या किसी ओरल एंटीडायबिटिक ड्रग की खुराक का समय हो सकता है समायोजित। नैदानिक अध्ययनों में, जब रोगियों को एक बार-दैनिक एनपीएच मानव इंसुलिन या अलट्रेलेंट मानव इंसुलिन से एक बार-दैनिक लैंटस में स्थानांतरित किया गया था, तो प्रारंभिक खुराक आमतौर पर नहीं बदली गई थी। हालांकि, जब रोगियों को हाइपोग्लाइसीमिया के खतरे को कम करने के लिए दो बार दैनिक एनपीएच मानव इंसुलिन से एक बार लैंटस में स्थानांतरित किया गया था, प्रारंभिक खुराक (IU) आमतौर पर लगभग 20% कम हो गया था (NPH मानव इंसुलिन के कुल दैनिक IU की तुलना में) और फिर प्रतिक्रिया के आधार पर समायोजित किया गया (देख सावधानियां, हाइपोग्लाइसीमिया)।
चिकित्सा पर्यवेक्षण के तहत करीब चयापचय निगरानी के एक कार्यक्रम को हस्तांतरण के दौरान और उसके बाद के शुरुआती हफ्तों में अनुशंसित किया जाता है। लघु-अभिनय इंसुलिन या फास्ट-एक्टिंग इंसुलिन एनालॉग की मात्रा और समय को समायोजित करने की आवश्यकता हो सकती है। यह विशेष रूप से मानव इंसुलिन के लिए उच्च-इंसुलिन खुराक की आवश्यकता वाले एंटीबॉडी के रोगियों के लिए सच है और सभी इंसुलिन एनालॉग्स के साथ होता है। लैंटस और अन्य इंसुलिन या मौखिक एंटीडायबिटीज़ दवाओं की खुराक समायोजन की आवश्यकता हो सकती है; उदाहरण के लिए, यदि रोगी की खुराक, वजन या जीवनशैली में बदलाव, या अन्य परिस्थितियां उत्पन्न होती हैं, जो हाइपोग्लाइसीमिया या हाइपरग्लाइसेमिया के लिए संवेदनशीलता बढ़ाती हैं (देखें) सावधानियां, हाइपोग्लाइसीमिया)।
इंटरकोर्सल बीमारी के दौरान खुराक को भी समायोजित करना पड़ सकता है (देखें सावधानियां, इंटरचेंज स्थितियां)।
तैयारी और हैंडलिंग
जब भी समाधान और कंटेनर परमिट होता है, तो पैरेन्टल ड्रग उत्पादों का प्रशासन से पहले निरीक्षण किया जाना चाहिए। लैंटस का उपयोग केवल तभी किया जाना चाहिए जब समाधान स्पष्ट और बेरंग दिखाई न दे।
मिश्रण और पतला करना: लैंटस को किसी अन्य इंसुलिन या समाधान के साथ पतला या मिश्रित नहीं किया जाना चाहिए (देखें) सावधानियां, जनरल)।
शीशी: सीरिंज में कोई अन्य औषधीय उत्पाद या अवशेष नहीं होना चाहिए।
कारतूस प्रणाली: यदि OptiClik®, Lantus के लिए इंसुलिन वितरण उपकरण, खराबी, Lantus को कारतूस प्रणाली से U-100 सिरिंज और इंजेक्शन में खींचा जा सकता है।
ऊपर
कैसे पूरक है
लैंटस 100 यूनिट प्रति एमएल (U-100) निम्नलिखित पैकेज के आकार में उपलब्ध है:
10 एमएल शीशियाँ (NDC 0088-2220-33)
3 एमएल कारतूस प्रणाली1, 5 का पैकेज (NDC 0088-2220-52)
1कार्ट्रिज सिस्टम केवल OptiClik® (इंसुलिन डिलीवरी डिवाइस) में उपयोग के लिए हैं
भंडारण
अनारक्षित शीशी / कारतूस प्रणाली
बंद लैंटस शीशियों और कारतूस प्रणालियों को एक रेफ्रिजरेटर में संग्रहीत किया जाना चाहिए, 36 ° F - 46 ° F (2 ° C - 8 ° C)। लैंटस को फ्रीजर में संग्रहीत नहीं किया जाना चाहिए और इसे फ्रीज करने की अनुमति नहीं दी जानी चाहिए।
अगर यह जम गया है तो त्याग दें।
ओपन (इन-यूज) शीशी / कारतूस प्रणाली
खोला शीशियों, चाहे या नहीं प्रशीतित, पहले उपयोग के बाद 28 दिनों के भीतर इस्तेमाल किया जाना चाहिए। 28 दिनों के भीतर उपयोग नहीं किए जाने पर उन्हें छोड़ दिया जाना चाहिए। यदि प्रशीतन संभव नहीं है, तो खुली शीशी को सीधे गर्मी और प्रकाश से 28 दिनों के लिए अपरिष्कृत रखा जा सकता है, जब तक कि तापमान 86 ° F (30 ° C) से अधिक न हो।
OptiClik® में खोले गए (इन-उपयोग) कारतूस प्रणाली को प्रशीतित नहीं किया जाना चाहिए, लेकिन इसे सीधे गर्मी और प्रकाश से दूर कमरे के तापमान (86 ° F [30 ° C] से नीचे) पर रखा जाना चाहिए। OptiClik® में कमरे के तापमान पर रखे गए (इन-उपयोग) कारतूस सिस्टम को 28 दिनों के बाद छोड़ देना चाहिए। OptiClik® को किसी भी समय रेफ्रिजरेटर में, कारतूस प्रणाली के साथ या बिना स्टोर न करें।
लैंटस को फ्रीजर में संग्रहीत नहीं किया जाना चाहिए और इसे फ्रीज करने की अनुमति नहीं दी जानी चाहिए। अगर यह जम गया है तो त्याग दें।
इन संग्रहण स्थितियों को निम्नलिखित तालिका में संक्षेपित किया गया है:
| बेकार (बंद) प्रशीतित |
बेकार (बंद) कमरे का तापमान |
उपयोग में (खुल गया) (नीचे तापमान देखें) |
|
|---|---|---|---|
| 10 एमएल की शीशी | समाप्ति तिथि तक | 28 दिन | 28 दिन प्रशीतित या कमरे का तापमान |
| 3 एमएल कार्ट्रिज सिस्टम | समाप्ति तिथि तक | 28 दिन | 28 दिन प्रशीतित या कमरे का तापमान |
| 3 एमएल कारतूस OptiClik में डाला गया सिस्टम® |
28 दिन कमरे का तापमान (सर्द न करें) |
द्वारा वितरित के लिए निर्मित:
सैनोफी-एवेंटिस यू.एस. एलएलसी
ब्रिजवाटर एनजे 08807
जर्मनी में निर्मित
www। Lantus.com
© 2006 सैनोफी-एवेंटिस यू.एस. एलएलसी
OptiClik® sanofi-aventis U.S. LLC का एक पंजीकृत ट्रेडमार्क है, ब्रिजवाटर NJ 08807
अंतिम 04/2006 अपडेट किया गया
लैंटस, इंसुलिन ग्लार्गिन (आरडीएनए मूल), रोगी की जानकारी (सादा अंग्रेजी में)
संकेत, लक्षण, कारण, मधुमेह के उपचार पर विस्तृत जानकारी
इस मोनोग्राफ में जानकारी का उपयोग सभी संभव उपयोगों, दिशाओं, सावधानियों, ड्रग इंटरैक्शन या प्रतिकूल प्रभावों को कवर करने के लिए नहीं किया गया है। यह जानकारी सामान्यीकृत है और विशिष्ट चिकित्सा सलाह के रूप में अभिप्रेत नहीं है। यदि आपके पास उन दवाओं के बारे में प्रश्न हैं जो आप ले रहे हैं या अधिक जानकारी चाहते हैं, तो अपने डॉक्टर, फार्मासिस्ट, या नर्स से जांच करें।
वापस: मधुमेह के लिए सभी दवाएं ब्राउज़ करें


